・がんの原因やリスク要因を知りたい
・がんってそもそもなんだっけ?
このようにお悩みではありませんか?
がんという病気についてやその原因については、この記事を最後まで読んでください。色々記事を読んでもよくわからない。そもそもどこから手をつけて良いかわからないという方は、「がん専門FP」に相談してみるのも1つの手です。

「がん専門FPのCancer FP」では、医療系FPを中心に最新の医療情報とお金の情報を分析してお客様にお届けしています。
相談は完全無料なので、まずはお気軽にご相談ください。
ご家族が、がんに罹患してしまって今後が不安、がん罹患後のお金はどう考えたら良いの?
そもそもがん保険っているのか?どんな悩みでもお気軽にご相談ください。
◆現役医療従事者や元医療従事者が多数
◆日本FP協会認定FPに相談が可能
◆知らずに保険を放置しておくと、生涯で最大1000万円ほど損することも!

はじめに
がんの基本知識
がんは、異常な細胞が無秩序に増殖を始めることによって発生する身体に害のある腫瘍です。これらの異常細胞は、制御不能な増殖を続け、体内の正常な組織や臓器に侵入し、機能を損なうことがあります。また、がん細胞は血液やリンパを通じて体の他の部分に転移することもあります。がんの発生メカニズムや影響を理解することは、予防と治療において重要です。
 吉原加奈 | 看護師
吉原加奈 | 看護師腫瘍とは細胞のかたまりのことです。
このうち悪性腫瘍を一般的にがんと呼びます。
記事の目的と構成
本記事では、がんの原因とリスク要因についての情報提供を目的としております。特定の医療行為等を推奨するものではないため、参考にしていただいた上で医師に相談してもらえればと思います。。また、定期的な検診の重要性や保険の役割についても触れ、読者ががん予防と早期発見に向けた具体的な行動を取れるよう支援します。
(Cancer FP編集長:川原拓人)
がんの原因とは?
がん細胞の発生メカニズム
正常細胞とがん細胞の違い
正常な細胞は、一定のサイクルで分裂し、老化や損傷が生じた場合には細胞が自然死して除去されるようにプログラムされています(アポトーシス)。一方、がん細胞はアポトーシスを回避し、無制限に増殖します。これにより、腫瘍が形成され、健康な組織を侵食します。
最近の研究では、がん細胞がアポトーシスを回避する際のブレーキ役が発見されており、この研究をもとにがんの細胞死を起こせる薬の探索や設計が可能になると期待されています。
神戸大学公式ホームページ(プレスリリースより)
 吉原加奈 | 看護師
吉原加奈 | 看護師昨今の医療技術の進歩は本当に早いです!
DNAの損傷と修復の失敗
がんの発生には、DNAの損傷とその修復の失敗が深く関わっています。正常な細胞は、DNAが損傷を受けた際に修復メカニズムを持っていますが、この修復が失敗すると、がん細胞が発生する可能性が高まります。がんの予防には、DNA損傷を引き起こす要因を避けることが有効です。
発がん性物質とその影響
化学物質とがん
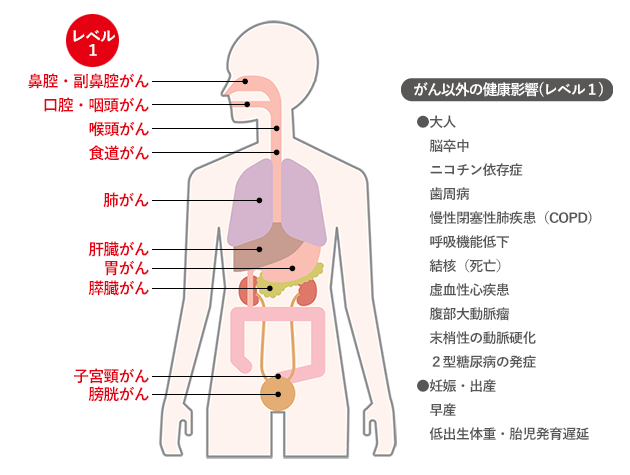
化学物質には、発がん性を持つものがあります。例えば、タバコの煙には多くの発がん性物質が含まれており、肺がんや他のがんのリスクを高めます。日本の研究では、がんになった人のうち男性で約24%、女性で約4%が原因だと考えられています。
図1.)たばこを吸っていると本人がなりやすいがんの種類(レベル1:科学的に因果関係が明らかなもの)
がん情報サービス(ganjoho.jp)たばことがん「がんのはっせいや治療へのたばこの影響」2.1)
放射線とがん
放射線はDNAに損傷を与えるため、がんのリスクを高めます。高いレベルの放射線に長期間曝露されることで、特定のがんが発生する可能性が増加します。医療用放射線も含まれますが、適切な使用と管理によりリスクは最小限に抑えられます。
ウイルスとがん
一部のウイルスはがんのリスクを高めることが知られています。例えば、肝臓がんは肝炎ウイルス、子宮頸がんはヒトパピローマウイルス(HPV)が主要な原因の一つです。
 吉原加奈 | 看護師
吉原加奈 | 看護師ウイルスと似ているもので言うと
胃がんはピロリ菌も原因になります。
がんのリスク要因
生活習慣とがん
喫煙とがん
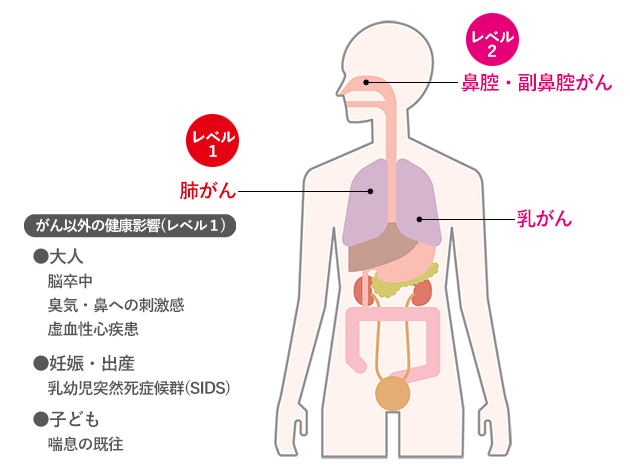
喫煙は肺がんをはじめとする多くのがんの主要なリスク要因です。タバコに含まれる有害物質が直接的に細胞を損傷し、がんの発生を促進します。喫煙者本人のリスクは先ほどお話ししましたが、受動喫煙による健康被害も明らかになっています。
図2.)喫煙している人の周りの人がなりやすいがん(レベル1・レベル2)
がん情報サービス(ganjoho.jp)たばことがん「がんのはっせいや治療へのたばこの影響」2.2)
アルコールとがん
過度のアルコール摂取は、頭頸部(口腔・咽頭・喉頭)がん、肝臓がん、食道がん、大腸がん、乳がんなどのリスクを高めます。アルコールは体内で有害な化学物質に変わり、細胞にダメージを与えます。少量の飲酒で赤くなる体質の方では飲酒により食道がんと頭頸部のがんの原因になると結論づけられています。
(参考:厚生労働省:e-ヘルスネット[情報提供]:アルコールとがん(著者:横山顕 独立行政法人国立病院機構久里浜医療センター臨床研究部部長)
食事とがん
不適切な食事、特に高脂肪・高糖質の食事はがんのリスクを高めます。食物繊維や抗酸化物質が不足することで、体内の発がん物質の排除が不十分になることがあります。地中海食や野菜・果物の摂取ががん予防に効果的とされています。
塩分を抑え、野菜と果物を食べ、熱い飲み物や食べ物は少し冷ましてから食べるという3つのポイントを押さえることで日本人に多い、胃がんや食道がんのリスクが下がります。
運動不足とがん
運動不足は肥満を引き起こし、特定のがんのリスクを高めます。定期的な運動は、ホルモンバランスの維持や免疫機能の向上に寄与し、がんの予防に効果的です。
国立がん研究センターの研究報告によると、仕事や運動などで身体活動量が高い人ほど、何らかのがんになるリスクが低下していました。
がんの部位別では、男性では大腸がん、女性では乳がんにおいて、身体活動量が高い人ほどリスクが低下しました。
がん情報サービス:がんの発生要因と予防「科学的根拠に基づくがん予防」3.4)(1)
環境とがん
環境汚染物質とがん
大気汚染や水質汚染などの環境要因もがんのリスクを高めます。PM2.5の長期間の曝露においても肺がんリスクが高まることなどが知られています。
※曝露とは、環境汚染物質においては汚染物質の吸入することのことです。
職業上のリスクとがん
特定の職業は、化学物質や放射線などの有害物質に曝露されるリスクが高く、これががんの発生リスクを高める要因となります。国際がん研究機関により、発がん性がある120の化学物質と職業がリストされています。先進国では職場環境が改善されてきたとは言え、実態を聞くと防毒、防塵マスクを正しく着用していないケースも耳にするので注意が必要です。
 吉原加奈 | 看護師
吉原加奈 | 看護師無知が故に職務中にマスクをしてないことでの長期間曝露は、自己管理不足でもあるので気をつけましょう!
遺伝とがん
家族歴とがん
家族にがん患者がいる場合、遺伝的にがんのリスクが高まることがあります。遺伝子変異が家族内で受け継がれることが原因です。ただしがんの発症と関係する生まれつきの遺伝子変化を持つ人の割合は現状5%-10%と言われています。
遺伝子変異とがん
BRCA1やBRCA2などの特定の遺伝子変異は、乳がんや卵巣がんのリスクを大幅に増加させます。2020年度より一定の基準を満たす人の遺伝子検査が保険適用になりました。また乳がんや卵巣がんになったことがある人で遺伝子変化が認められる方も予防目的のリスク低減手術も保険適用になりました。
遺伝子検査やリスク低減手術はメリットやデメリットを十分に理解した上で、医師や看護師などの医療スタッフに相談してください。
1)遺伝性乳がん卵巣がん
2)リンチ症候群
3)家族性大腸線腫瘍(家族性大腸ポリポーシス)
4)多発性内分泌腫瘍症1型
5)多発性内分泌腫瘍症2型
6)遺伝性網膜芽細胞腫
年齢とがん
加齢によるリスクの増加
年齢が進むにつれて、がんのリスクは増加します。これは、細胞の分裂回数が増えることでDNA損傷の蓄積が起こりやすくなるためです。
年齢階級別累積罹患率リスク2019年(男性)
| 現在の年齢 | 10年後 | 20年後 | 30年後 | 40年後 | 50年後 | 60年後 | 70年後 | 80年後 | 生涯 |
|---|---|---|---|---|---|---|---|---|---|
| 0歳 | 0.20% | 0.30% | 0.60% | 1.20% | 2.80% | 7.70% | 21.40% | 43.00% | 65.50% |
| 10歳 | 0.10% | 0.40% | 1.10% | 2.60% | 7.60% | 21.40% | 43.10% | – | 65.60% |
| 20歳 | 0.30% | 0.90% | 2.50% | 7.40% | 21.30% | 43.10% | – | – | 65.60% |
| 30歳 | 0.60% | 2.20% | 7.20% | 21.20% | 43.10% | – | – | – | 65.80% |
| 40歳 | 1.60% | 6.60% | 20.80% | 43.00% | – | – | – | – | 66.00% |
| 50歳 | 5.20% | 19.70% | 42.50% | – | – | – | – | – | 66.20% |
| 60歳 | 15.70% | 40.50% | – | – | – | – | – | – | 66.10% |
| 70歳 | 31.30% | – | – | – | – | – | – | – | 63.90% |
| 80歳 | – | – | – | – | – | – | – | – | 57.10% |
年齢階級別累積罹患率リスク2019年(女性)
| 現在の年齢 | 10年後 | 20年後 | 30年後 | 40年後 | 50年後 | 60年後 | 70年後 | 80年後 | 生涯 |
|---|---|---|---|---|---|---|---|---|---|
| 0歳 | 0.10% | 0.30% | 0.70% | 2.30% | 6.30% | 12.50% | 21.40% | 33.30% | 51.20% |
| 10歳 | 0.10% | 0.60% | 2.10% | 6.20% | 12.40% | 21.40% | 33.30% | – | 51.20% |
| 20歳 | 0.50% | 2.00% | 6.10% | 12.30% | 21.30% | 33.30% | – | – | 51.20% |
| 30歳 | 1.60% | 5.70% | 12.00% | 21.00% | 33.00% | – | – | – | 51.10% |
| 40歳 | 4.00% | 10.60% | 19.70% | 32.00% | – | – | – | – | 50.40% |
| 50歳 | 6.70% | 16.30% | 29.20% | – | – | – | – | – | 48.50% |
| 60歳 | 10.40% | 24.30% | – | – | – | – | – | – | 45.20% |
| 70歳 | 15.90% | – | – | – | – | – | – | – | 39.70% |
| 80歳 | – | – | – | – | – | – | – | – | 30.50% |
国立がん研究センターがん情報サービス「累積罹患リスク(グラフデータベース)」
*1 抽出条件:男女別・85歳以上丸め・ 全部位
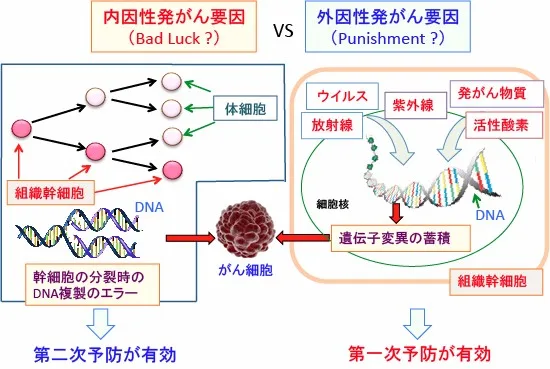
偶発的要因とがんの予防
偶発的要因の影響
ランダムなDNA変異
がんの多くは、環境要因や生活習慣に関係なく、偶発的に発生するDNA変異によって引き起こされます。これらの変異は完全には予防できませんが、早期発見が重要です。
引用:「組織幹細胞の遺伝子変異の蓄積」「医師:福田一典「がんは「病気」か「必然」か?:DNA複製エラーが進化を促進し、がん細胞を発生する。
 吉原加奈 | 看護師
吉原加奈 | 看護師がんは運(Bad Luck)の要素が非常に強い病気です。
偶発的要因の割合
研究によれば、がんの約60%は偶発的な要因によるものとされています。このため、全てのリスク要因を排除しても、がんのリスクを完全にゼロにすることはできません。ただし、この割合は研究により異なるため、具体的な数字は慎重に扱う必要があります。一般的に偶発的要因も重要なリスクファクターですが、予防可能な要因の影響も大きいです。
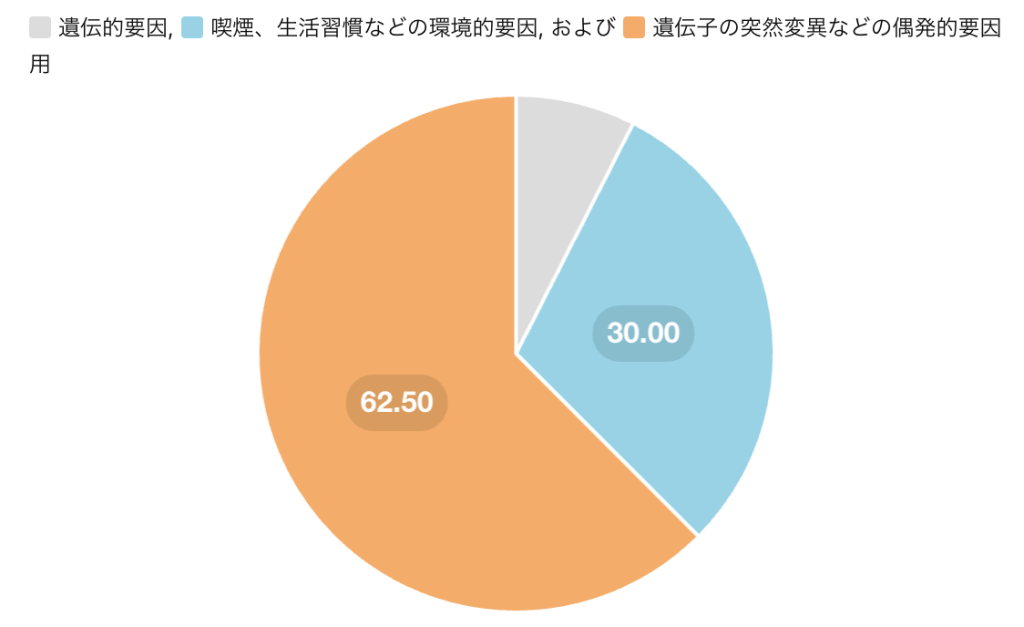
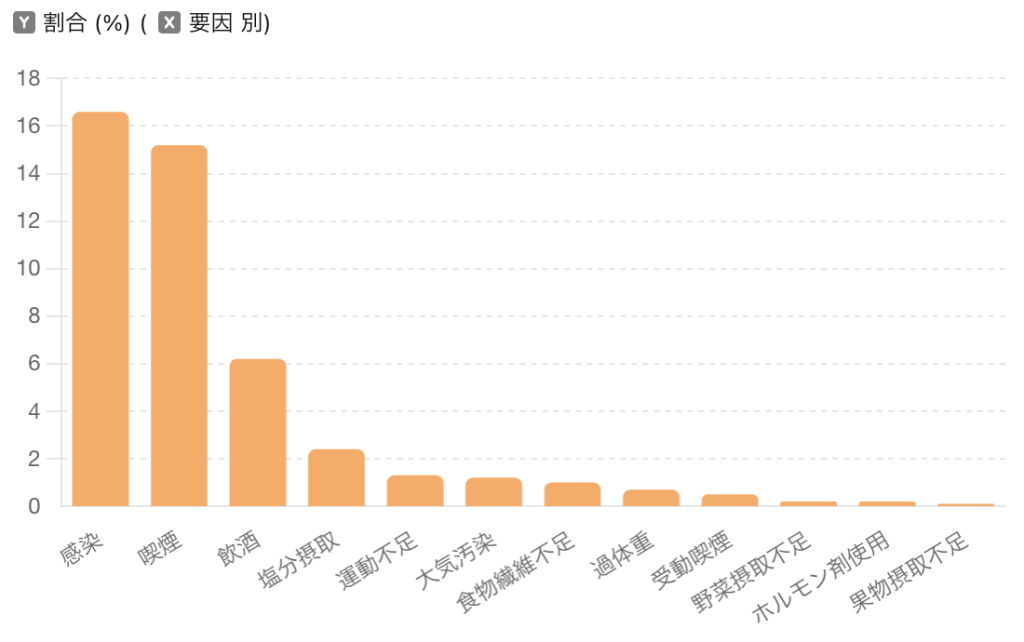
日本人のがん発症要因
Global Health & Medicine.2022;4(1):26-36.(国立がん研究センター資料)
がんは遺伝的な要素や生活習慣が注目されることがありますが、実はその62.5%は「運の要素」になります。
環境要因の内訳
Global Health & Medicine.2022;4(1):26-36.(国立がん研究センター資料)
生活習慣やウイルス感染による要因も30%は存在しており、その要因の多くはHPVウイルスやピロリ菌、肝炎ウイルスなどの感染と喫煙、飲酒です。生活習慣を正しておくにこしたことはないということは頭に入れておきましょう。
定期的な検診の重要性
早期発見のメリット
がんの早期発見は、治療の選択肢を広げ、生存率を高めるために極めて重要です。早期段階でのがんは治療が容易であり、患者の生活の質を保つことができます。
検診の種類と頻度
定期的ながん検診は、がんの早期発見に有効です。例えば、乳がん検診、子宮頸がん検診、胃がん検診などがあります。検診の頻度は年齢やリスク要因に応じて異なります。自己検診も重要であり、例えば乳がんの場合、月に一度の自己触診が推奨されています。
国が推奨するがん検診の一覧
スクロールできます出典 厚生労働省「がん予防重点健康教育及びがん検診実施のための指針」
種類 検査項目 対象年齢 受診間隔 胃がん検診 問診および、胃部X線検査※1または胃内視鏡検査のいずれかを選択 50歳以上 (いずれか一方を)2年に1回 大腸がん検診 問診および便潜血検査(免疫法) 40歳以上 1年に1回 肺がん検診 問診※2および胸部X線検査および喀痰細胞診※3 40歳以上 1年に1回 乳がん検診 問診※2および、マンモグラフィ ※視診・触診の単独実施は推奨しない 40歳以上 2年に1回 子宮頸がん検診 問診、視診、子宮頸部の細胞診および内診 20歳以上 2年に1回 国が推奨するがん検診の一覧
厚生労働省「職域におけるがん検診に関するマニュアル」

保険の役割と選び方
がん保険の必要性
がんは治療費が高額になることが多いため、がん保険に加入することが重要です。がん保険は、治療費だけでなく、診断給付金や通院費などもカバーすることができます。がん治療においてはスムーズに高額療養費制度を活用するために限度額認定の準備も必要ですし、治療が1年6ヶ月を超えて継続する場合は障害年金の請求も視野に入ります。
一方で、医療保険やがん保険を活用することで治療の選択肢を限定的にすることなく幅広い選択肢を検討することができます。がん治療の現場では、経済的な理由で医師が治療方針を変更するということがよくみられます。民間の保険を活用しがんに対してしっかりと向き合いましょう。
がんの治療費用の負担によって治療を変更・断念した人は「4.9%」
注目すべきは、冒頭のご相談者さんが不安に感じたという経済的な問題についてです。
治療費用の負担が原因で、がん治療を変更・断念したことがある人が、回答者全体で4.9%と、2014年度調査(2.7%)に比べて、2.2ポイント増加。さらにグループ別では、希少がん4.2%、一般がん4.8%に対して、若年がん(※3)11.1%と有意に高くなっています。
そして、変更・断念したことがある人が、治療費用の負担の問題がなければ受けたであろう治療は、公的医療保険が適用になる「保険診療範囲内での治療」(69.1%)が7割近を占め、一般的に高額な医療費のイメージのある「保険診療範囲外での治療(先進医療を含む)」(30.9%)を大きく上回りました。この質問に対して前回調査(2014年度)では、「保険診療範囲外での治療(先進医療を含む)」(66.8%)、「保険診療範囲内での治療」(26.3%)となっており、今回と比較すると、公的医療保険が適用にならない治療を断念する人の割合は、減少傾向にあると言えます。
SBI損保HP「がんになった今だから言えること」
- ※3:この調査では、若年がん患者を19歳から39歳と設定。ただし、一般的な「AYA世代」は15歳から39歳のがん患者を指す。
保険選びのポイント
がん保険を選ぶ際には、保険金の支払い条件や給付内容を確認することが重要です。また、定期的に保険内容を見直し、必要に応じて変更することも必要です。特にがん治療は医療技術の発展により変化をしてきました。時代にあったがん保険を手にしてください。
| 時期 | がん保険の内容 |
|---|---|
| 発売当初 | 外科手術が中心の時代で入院給付金や在宅療養費の保障 |
| ~2000年 | 時代が流れ三大治療が主流になると5年生存率が上昇し、通院治療が始まった。それにより通院給付金や診断一時金を備えたものが発売 |
| 2000年頃 | 治療給付金や上皮内悪性新生物に対する保障がカバーされる |
| 2003年 | 陽子線治療や重粒子線治療が先進医療として認められる |
| 2003年~ | 診断給付金が複数回の支払いが可能になり、上皮内新生物にも同じように支払われるようになった |
| 2010年~ | セカンドオピニオンサービスや健康相談サービスを付帯できるようになった |
| 現代 | 患者申出療養制度や自由診療に対しても対応できる保険も発売された |
まとめ
がん予防のための具体的なアクション
がん予防には、健康的な生活習慣を維持することが重要です。具体的には、禁煙、適度な運動、バランスの取れた食事、適切なアルコール摂取が推奨されます。
 吉原加奈 | 看護師
吉原加奈 | 看護師ただしがんは、偶発的な要素が強いので自分はならないと思い込まないように気をつけてください。
医療機関や公的機関の活用方法
がんの予防と早期発見のためには、医療機関や公的機関の提供する情報やサービスを積極的に利用することが重要です。定期的な検診を受け、必要な場合には専門医に相談することで、がんリスクを低減することができます。
注意: 本記事は情報提供を目的としており、特定の治療法や予防法、ワクチン接種を強要するものではありません。個々の健康状態に合わせた医療や予防策については、必ず専門医にご相談ください。

「がん専門FPのCancer FP」では、医療系FPを中心に最新の医療情報とお金の情報を分析してお客様にお届けしています。
相談は完全無料なので、まずはお気軽にご相談ください。
ご家族が、がんに罹患してしまって今後が不安、がん罹患後のお金はどう考えたら良いの?
そもそもがん保険っているのか?どんな悩みでもお気軽にご相談ください。
◆現役医療従事者や元医療従事者が多数
◆日本FP協会認定FPに相談が可能
◆知らずに保険を放置しておくと、生涯で最大1000万円ほど損することも!